Barrieren & Erfolgsfaktoren
Wir sind umgezogen!
Sie finden diesen Beitrag neu unter https://www.leanhealth.ch/transformation/what/
Eva Hollenstein, Alfred Angerer (V01)
Einleitung
Die Lean-Transformation eines Spitals ist aufgrund seiner Organisationsstruktur und seines Status als Expertenorganisation ein komplexes Unterfangen.
Der Weg zum Lean-Hospital wird von einer Reihe von Faktoren beeinflusst, die den Erfolg massgeblich unterstützen bzw. behindern können. Dieses Dokument gibt einen kurzen Überblick über die zentralen Grössen, die es zu berücksichtigen gilt.
Leitfragen für die Praxis
- Welche Barrieren können beim Training auftreten? Wie können sie vermieden werden?
- Gibt es Hebel, die den Wandel vorantreiben? Wie können sie identifiziert und aktiviert werden?
- Welche Determinanten beeinflussen die Adaption von Lean unter den Mitarbeitenden?
Detailbeschreibung des Konzepts
Fehlendes Verständnis, mangelnde Kommunikation und Partizipation
Die erste – und womöglich wichtigste Barriere – die es vor Projektbeginn zu überwinden gilt, ist die Mitarbeitenden zu überzeugen, dass Lean auch im Gesundheitswesen funktioniert.
Die Diskussion beginnt häufig mit dem Argument, dass es sich bei Patientinnen und Patienten nicht um Autos handle. Dementsprechend könne auch ein aus der Automobilindustrie stammender Ansatz nicht zur Anwendung kommen. Das ist aber zu kurz gedacht, denn es geht um die grundsätzliche Übernahme von erfolgreichen Prinzipien bei der Leistungserstellung, die nicht direkt mit dem Produkt gekoppelt sind. Als bekanntes Beispiel sei der Surgical-Time-Out Prozess genannt, bei dem vor einem chirurgischen Eingriff die Beteiligten anhand Checklisten sicherstellen, dass keine Fehler passieren. Dieser Ansatz wurde aus der Industrie – der Aviatik – übernommen und wird nun vielfach erfolgreich zur Steigerung der Sicherheit im Spital verwendet (siehe zum Beispiel Altpeter, Luckhardt, Lewis, Harken, & Polk Jr., 2007). Die Offenheit gegenüber den Lean-Prinzipien der Mitarbeitenden kann durch das Vorstellen von Erfolgsgeschichten und entsprechendem Training gefördert werden. Mitarbeitende im Gesundheitswesen erkennen, dass Prozesse häufig von nicht wertschöpfenden Tätigkeiten geprägt sind und ein grosses Optimierungspotential vorliegt (de Souza & Pidd, 2011).
Auch die Terminologie kann zu Beginn befremdlich wirken: Der Ansatz verwendet gemäss seines Ursprungs in Japan dementsprechende japanische Begriffe wie Muda, Kaizen, Kaikaku etc. In der Lean-Praxis ist es jedoch nicht erfolgsentscheidend, ob tatsächlich die Originalbegriffe verwendet werden. Wichtig ist lediglich, dass das dahinterliegende Prinzip uneingeschränkt verstanden wird. Zudem können, gerade im Gesundheitswesen, Aussagen wie „Verschwendung eliminieren“ oder „nicht wertschöpfende Tätigkeiten“ zu Skepsis führen. Hier kann versucht werden, alternative Formulierungen zu finden: Anstatt von „Verschwendung eliminieren“ zu sprechen, kann diese Tätigkeit beispielsweise als „Zeit für die Pflege an der Patientin/dem Patienten freisetzen“ bezeichnet werden (Morrow, Robert, Maben & Griffiths, 2012). Auch die Verwendung des Begriffs „Lean“ ist nicht unbedingt notwendig. Statt von einer Lean-Initiative spricht das Universitätsspital Basel vom „PIZ–Patient im Zentrum“ und das Seattle Children´s Hospital in den USA vom „CPI–Continuous Performance Improvement“. Beide Initiativen sind jedoch klar von der Lean-Philosophie geprägt.
Befassen sich die Mitarbeitenden zum ersten Mal mit dem Begriff „Lean-Management“ – was wörtlich übersetzt „schlankes Management“ bedeutet – können Ängste entstehen, dass Arbeitsplätze abgebaut werden. Deshalb ist darauf zu achten, dass von Anfang an keine Missverständnisse entstehen (Betka, 2012; Bliss, 2009). Deswegen sollten Spitäler, die Lean einführen, von Anfang an kommunizieren, dass sie keine Entlassungen vornehmen werden (Esben Rahbek Gjerdrum Pedersen & Mahad Huniche, 2011).
Sorgfältige Planung des Trainings
Das Training der Mitarbeitenden ist eine herausfordernde Aufgabe. Bis dato gibt es wenige Lean-Experten, die sich auf die Übertragung des Ansatzes auf das Gesundheitswesen spezialisiert haben. Werden Experten aus Produktionsbetrieben beauftragt, fehlen bei diesem Kontext häufig Anwendungsbeispiele aus dem Gesundheitswesen. Zudem kann die Verwendung von Begriffen aus der Industrie irritierend bzw. verunsichernd wirken. Das Verweisen auf Fallstudien Schweizer Spitäler kann hilfreich sein. Werden Beratungsunternehmen für die Implementierung hinzugezogen, ist darauf zu achten, dass sie über die erforderliche Expertise und Erfahrung im Gesundheitswesen verfügen (siehe dazu: Design des Transformationstrainings). Lean-Initiativen können daran scheitern, dass ein zu wenig strukturierter Ansatz verwendet wird (siehe dazu: Stufenkonzept). Dies führt unter anderem dazu, dass sich die Mitarbeitenden überfordert fühlen (Radnor, Holweg, & Waring, 2012).
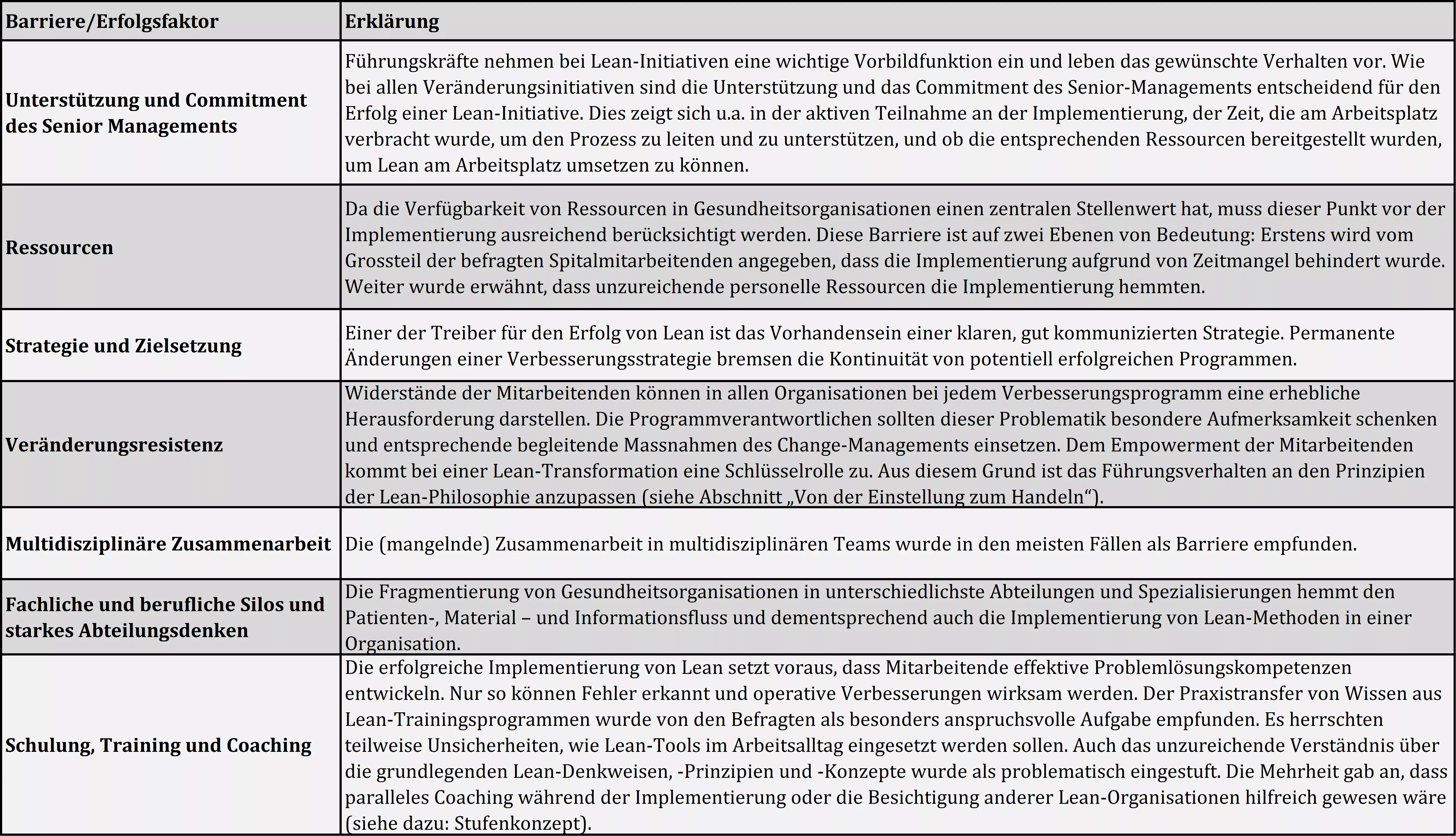
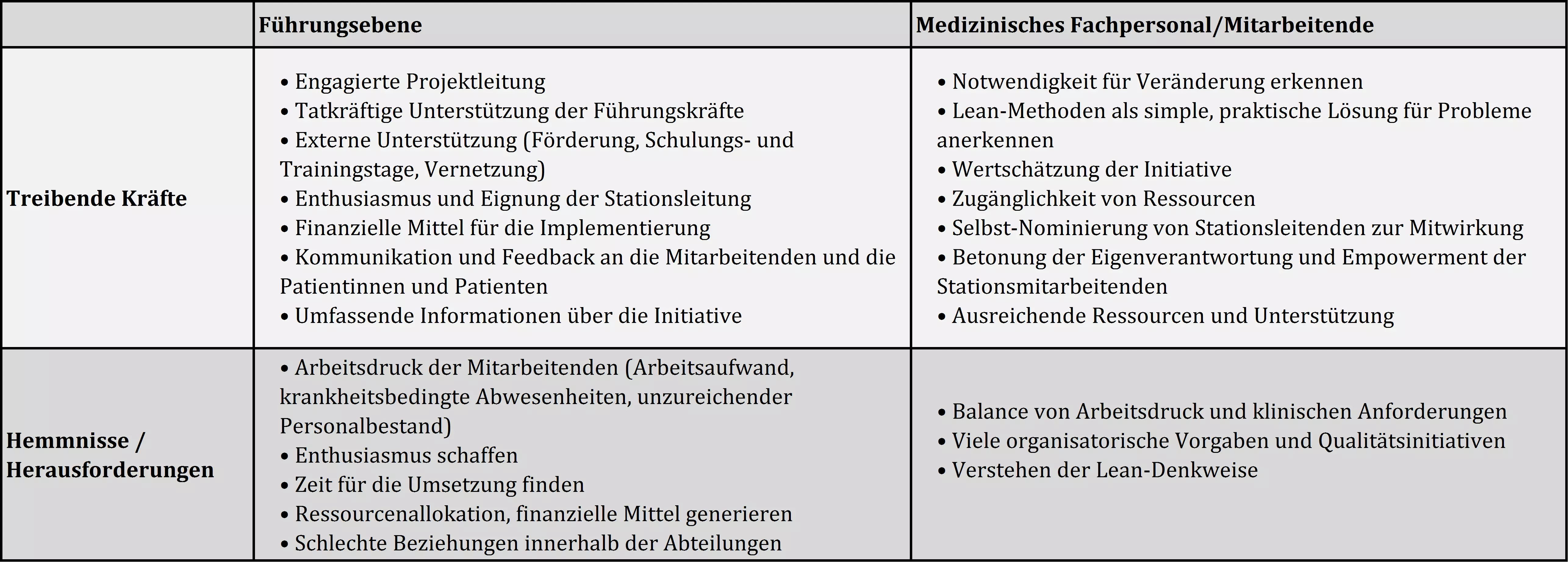
Welchen Faktoren massgeblich am Erfolg von Lean-Initiativen beteiligt sind, war bereits Gegenstand mehrerer Untersuchungen. Nachfolgend werden zwei ausgewählte Studien vorgestellt. Es wurden die zentralen Triebkräfte und Barrieren bei der Einführung von Lean-Management in einer Gesundheitsorganisation untersucht.
Die erste Studie von Aij et al. (2013) befasst sich mit der Frage, welche Erfahrungen Führungskräfte beim Training und der Schulung ihrer Mitarbeitenden machten. Die zweite Studie (de Souza & Pidd, 2011) untersucht generelle Barrieren und Erfolgsfaktoren aus Sicht der Führungskräfte sowie aus der Perspektive der Mitarbeitenden.
Von der Einstellung zum Handeln
Wie aus den Studienergebnissen hervorgeht, sind viele Faktoren am Erfolg einer Lean-Initiative beteiligt. Generell ist davon auszugehen, dass eine positive Einstellung gegenüber der Lean-Philosophie und ihrer Prinzipien bereits bei Projektbeginn die Unterstützung massgeblich beeinflusst.
Die Einstellung der Mitarbeitenden wird vor allem von folgenden Faktoren beeinflusst (Pöhls, 2012):
- Zu Beginn steht das wahrgenommene Aufwand-Nutzen-Verhältnis, d.h. die Einschätzung über potentielle Effektivitäts- und Effizienzvorteile für das gesamte Spital.
- Sämtliche bisher gemachte Erfahrungen mit Lean beeinflussen die Einstellung der Mitarbeitenden ebenfalls.
- Auch der Wissens- und Informationsstand der Mitarbeitenden über Lean als Philosophie und Managementkonzept beeinflusst die Einstellung.
- Zudem wird die Einstellung von Wissens- und Informationsstand über die geplante Umsetzung im Spital beeinflusst.
Des Weiteren hat die Absicht, sich aktiv an der Umsetzung zu beteiligen, einen positiven Effekt. Top-down-Ansätze, bei denen die Implementierung disziplinarisch umgesetzt wird, sind demnach nicht erfolgsversprechend und für diesen Kontext ungeeignet.
Die Adaption von Lean-Verhaltensweisen, also die aktive Beteiligung an der Ausrichtung der Prozesse an Lean-Prinzipien, sowie die fortlaufende Anwendung von Lean-Prinzipien im Arbeitsalltag wird durch eine Kombination von charismatischer und transaktionaler Führung (z.B. mittels Zielvereinbarungen) positiv beeinflusst. Dies gelingt mit einem Führungsverhalten, das das Engagement der Mitarbeitenden für Lean-Hospital als „Wert an sich“ vermitteln kann. Die Überführung einer positiven Einstellung zu Lean zum tatsächlichen Handeln erfordert zusätzliche transaktionale Elemente, d.h. es wird vermittelt, dass Engagement und aktive Mitwirkung auch tatsächlich honoriert werden (Pöhls, 2012).
Praxisempfehlungen
In Praxisprojekten konnten folgende Erfahrungen gesammelt werden:
- Es hat sich herausgestellt, dass es sogenannte „Early Adopters“ gibt. Diese positiv eingestellten Mitarbeitenden gilt es zu identifizieren und als „Hebel“ einzusetzen.
- Es kann davon ausgegangen werden, dass das System ab 60 Prozent kippt. Sind also 60 Prozent der Belegschaft von Lean überzeugt, schafft diese kritische Masse es, die verbleibenden 40 Prozent zu überzeugen. Aus diesem Grund gilt es, genug Begeisterte zu finden.
- Erfolge sollten von Beginn an kommuniziert werden – das gilt auch für kleinere Erfolge am Beginn des Projekts.
- Die Wahl eines interdisziplinären Ansatzes – d.h. der Einbezug unterschiedlicher Berufsgruppen – hat sich als erfolgsentscheidender Faktor herausgestellt.
Bitte zitieren Sie diese Quelle wie folgt:
Hollenstein, E. & Angerer, A. (2016). Barrieren und Erfolgsfaktoren. In A. Angerer (Hrsg.), LHT-BOK – Lean Healthcare Transformation Body of Knowledge, Version 1.0. Winterthur. Abgerufen von www.leanhealth.ch
Literatur
Aij, K. H., Simons, F. E., Widdershoven, G.A. & Visse, M. (2013). Experiences of leaders in the implementation of Lean in a teaching hospital-barriers and facilitators in clinical practices: a qualitative study. Bmj Open, 3(10).
Altpeter, T., Luckhardt, K., Lewis, J.N., Harken A.H. & Polk, H.C. Jr. (2007). Expanded Surgical Time Out: A Key to Real-Time Data Collection and Quality Improvement. Journal of the American College of Surgeons, 204(4), 527–532.
Betka, R. D. (2012). avoiding the performance improvement trap. Healthcare Financial Management, 102.
Bliss, D. (2009). Lean in Healthcare-Wow. Frontiers of Health Services Management, 26(1), 39–42.
de Souza, L. B. & Pidd, M. (2011). Exploring the barriers to lean health care implementation. Public Money & Management, 31(1), 59–66.
Morrow, E., Robert, G., Maben, J. & Griffiths, P. (2012). Implementing large‐scale quality improvement: Lessons from The Productive Ward: Releasing Time to CareTM. International Journal of Health Care Quality Assurance, 25(4), 237–253.
Pedersen, E.R.G. & Huniche, M. (2011). Determinants of lean success and failure in the Danish public sector: A negotiated order perspective. International Journal of Public Sector Management, 24(5), 403–420.
Pöhls, K. (2012). Lean Management in Krankenhäusern Erfolgsfaktoren für die Umsetzung (1. Aufl.). Wiesbaden: Gabler.
Waring, J. (2012). Lean in healthcare: The unfilled promise? Social Science & Medicine, 364.
Zurück zur Konzeptsammlung